تزریقات: Administration of injection
یک روش رساندن دارو به بدن تزریقات است که حتما باید از تکنیکهای آسپتیک استفاده شود.
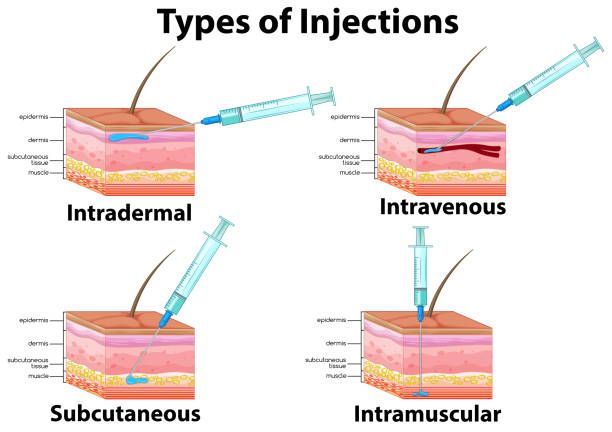
پرستار تزریقات را به 4 طریق انجام می دهد:
1ـ زیر جلدی SC subcutaneous
2ـ داخل عضلهIM intramuscular
3ـ داخل جلدیID intradermal
4ـ وریدی IV intravenous
5ـ تزریق بصورت پانسیون مانند پانسیون مایع نخاعی SCF
برای اطمینان از اینکه دارو در محل مورد نظر تزریق شود هر کدام از روش های فوق احتیاج به مهارتهای بخصوصی دارد. اثرات دارو در تزریقات بستگی به میزان جذب دارو به سرعت توسعه می یابد و پرستار می تواند بدقت عکس العمل مریض را بعد از تزریق مشاهده کند.
انجام تزریقـات Administering injections:
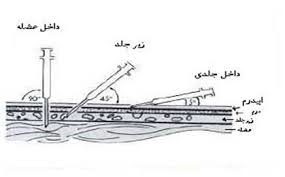
هر راه تزریقی ، بسته به نوع بافتی که تزریق در آن صورت می گیرد بطور خاصی انجام می شود ویژگیهای بافتها میزان جذب داروها و شروع اثر آنها را تحت تأثیر قرار می دهد و قبل
از تزریق یک دارو ، پرستار باید حجم دارو، خواص دارو (برای مثال مواد محرک ، غلظت) و موقعیت آناتومیکی محل تزریق را بداند (مثلا وضعیت عروق و اعصاب بزرگ). عدم توانایی یک پرستار در انجام تزریقات به نحو احسن، می تواند نتایج معکوس داشته باشد. انتخاب نامناسب محل تزریق ممکنست باعث صدمه یا استخوانی در آن ناحیه شود اگر پرستار قبل از تزریق مایع داخل عضله را آسپیره نکند امکان دارد که سوزن بطور تصادفی در شریان یاورید قرار گیرد و ایجاد اشکال نماید. تزریق حجم زیادی از یک محلول باعث درد شدید ناحیه شده و ممکن است
به ضایعه بافتنی موضعی ختم شود. بسیاری از بیماران بخصوص بچه ها از تزریقات می ترسند . بعضی از بیماران مزمن ممکنست روزانه چند تزریق دارا باشند .
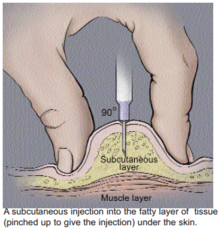
تزریق زیرجلدی: (به انگلیسی: Subcutaneous injection) جهت تزریق بسیاری از داروها ازجمله انسولین، مورفین و هروئین و نیز بعنوان روشی مخالف با تزریق داخل وریدی مورد استفاده قرار میگیرد. بافت زیر جلدی (Subcutaneous) یک بافت همبند غنی از بافت چربی با خونرسانی کم بوده وبه همین دلیل معمولاً سرعت جذب دارو در آن طولانی تر از عضله است. هدف از تزریق زیر جلدی، جذب آرام دارو و با حجم تزریق محدود میباشد. این روش جهت تزریق داروهایی بمانند انسولین که باید در بافت چربی بطور تدریجی جذب شود، روش ایدهآلی بوده که با کمترین درد، امکان تکرار چندین نوبت تزریق را فراهم میسازد.
از ماساژ دادن ناحیه، پس از تزریق انسولین یا هپارین باید خودداری شود چراکه باعث جذب سریعتر دارو شده و باعث التهاب بافتی میگردد.
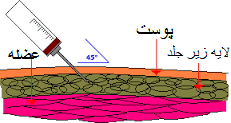
توضیح 2: بافت زير جلدي (Subcutaneous) يك بافت همبند شل غني از بافت چربي با خونرسانی كم بوده و به همين دليل معمولاً سرعت جذب دارو در آن طولانیتر از عضله است (۲۰ تا ۳۰ دقيقه در مقابل ۵ تا ۱۰ دقيقه در تزريقات عضلاني) البته برخي از داروها سرعت جذبشان از بافت زير جلدي برابر با عضله است (نظير هپارين). براي تزريقات S.C معمولاً از سرنگهای ۲ میلیلیتر يا كمتر و سرسوزن نمره ۲۴ تا ۲۶ و با طول ۱٫۵ سانتيمتر استفاده میشود. تزريقات S.C را میتوان در هر نقطهای انجام داد (نظير بیحسیهای موضعي) ولي محلهای رايج قسمت فوقاني خارجي بازو، جلوي ران، روي شكم و روي کتفها مي باشد.
همانند تزريقات عضلاني بايستي در S.C نيز قبل از تزريق آسپيراسيون انجام شود (بهجز در مورد هپارين). روش كار بدين ترتيب است كه چيني از پوست محل با انگشتان يك دست گرفته و بلند شده و سپس سوزن با زاويه ۴۵ تا ۹۰ در جه زير جلد وارد و پس از آسپیراسیون تزريق میشود حداكثر گنجايش بافت زير جلدي در يك نقطه (بدون بروز درد شديد) حدود ۲ میلیلیتر است و نبايستي بيش از ۵ میلیلیتر تزريق شود.
مراحل تزریق زیرجلدی:
پوست بالا کشیده شود.
ورود سوزن به بافت سریع و تزریق آهسته انجام گیرد.
تزریق ماهیچهای(عضلانی):
رایجترین نوع تزریق آمپول به بیمار معمولاً به شیوه تزریق ماهیچهای است. هنگامیکه دارو جذب گوارشی ندارد یا به آن آسیب میزند یا پس از جذب در کبد به مقدار زیاد تخریب میشود مجبور به استفاده از روش تزریق هستیم. در بین روشهای مختلف تزریق چنانچه مقدار دارو زیاد باشد یا بافتهای سطحی را تحریک کند یا احتیاج به جذب سریعتر باشد آن را داخل ماهیچه تزریق میکنند.
نحوه تزریق عضلانی :
معمولاً سرنگ ۲-۵ میلی لیتری بکار میرود.
شماره و طول سوزن بسته به نوع ماهیچه؛ محل تزریق یا میزان بافت چربی که ماهیچه مورد نظر را پوشانیدهاست و سن بیمار متفاوت میباشد. برای تزریق در ماهیچه سرینی (گلوتئال) معمولاً از سوزن شماره ۲۰-۲۳ استفاده میشود و برای تزریق در ماهیچه دالی معمولاً از سوزن شماره ۲۳-۲۵ استفاده میشود.
محل تزریق:
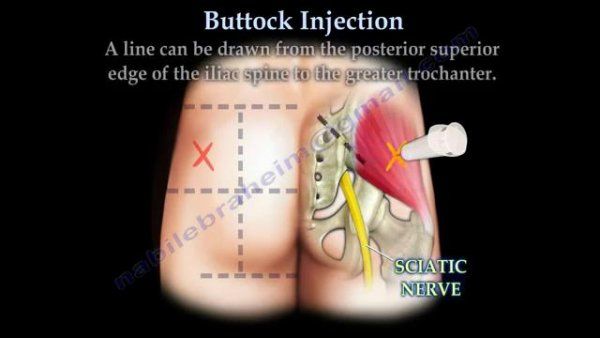
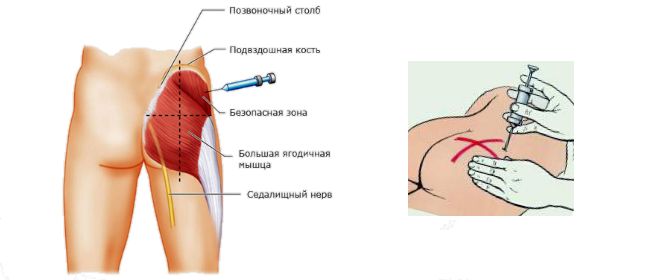
الف-ناحیه پشت سرینی (دورسوگلوتئال) برروی ماهیچههای ضخیم باسن:
محل تزریق در این ماهیچه معمولاً قسمت فوقانی خارجی یا ربع فوقانی خارجی باسن در حدود ۵-۸ سانتی متر پایین تر از کرست ایلیاک خواهد بود که به دو روش مشخص میگردد.
یک لب باسن را با خطوط فرضی به چهار قسمت تقسیم کنید در این هنگام شما با لمس کرست ایلیاک از انتخاب محل صحیح تزریق که به اندازه کافی بالا میباشد مطمئن شدهاید. انتخاب محل تزریق بدون لمس کرست ایلیاک روش مطمنی نخواهد بود.این عضله در کودکان کم تر از 2 سال به دلیل عدم تحرک کافی مکان مناسبی جهت تزریق نمیباشد و احتمال آسیب به اعصاب سیاتیک این نواحی وجود دارد.
ب- ناحیه ونتروگلوتئال بر روی ماهیچه سرینی متوسط: برای تعیین محل تزریق برروی این ماهیچه در بیمار میباید کف دست خود را بر روی تروکانتر بزرگ قراردهید به طوری که انگشتان وی متوجه سر بیمار باشد. معمولاً دست راست برای ران چپ به کار رفته و از دست چپ برای ران راست استفاده میشود. انگشت سبابه بر روی بر جستگی فوقانی قدامی استخوان نشیمنگاهی قرار گرفته و انگشت میانی دست به طرف عقب کشیده شود به طوری که لبه کرست ایلیوم را لمس کنید سپس با انگشت خود به باسن آن فشار میآورد. محل تزریق در این حالت مرکز مثلثی خواهد بود که با انگشت سبابه؛ میانی و لبه کرست ایلیاک تشکیل شدهاست. این محل برای کودکان و بزرگسالان قابل استفاده میباشد. بیمارمی تواند در وضعیت به پشت خوابیده قرارگیرد در این حالت بهتر است زانوها و لگن خم شده باشد تا ماهیچه مربوطه شل شود حجم قابل تزریق ۱-۵ میلی لیتر میباشد.
ج- ماهیچه پهن داخلی (وستوس لترالیس)؛ ثلث این ماهیچه محل مناسبی برای تزریق خواهد بود که با تقسیم فاصله بین تروکانتر بزرگ و برجستگی خارجی زانو به سه قسمت و انتخاب ثلث میانی آن به دست میآید. این محل برای کودکان و بزرگسالان مورد استفاده میباشد بیمار میتواند در وضعیت خوابیده به پشت یا نشسته قرار گیرد.
د- ماهیچه دالی: سطح خارجی این ماهیچه اغلب برای تزریق واکسن استفاده میشود. تزریق روی باسن و دست ها رایجترین محل تزریق است.
تزریق داخل جلدی:
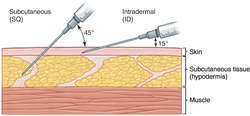
از تزریقات داخل جلدی (Intradermal) برای تست های آلرژیک , برخی از واکسیناسیونها و نیز بررسی پاسخ سیستم ایمنی (anergy screen) استفاده می شود و معمولا سرنگهای یک میلی لیتر مدرج (نظیر سرنگ توبرکولین) با سر سوزنهای نمره ۲۵ تا ۲۷ بکار برده می شود و اکثرا در سطح فلکسور ساعد (حدود ۱۰ سانتیمتر پایینتر از شیار آرنج ) انجام می شود . روش کار بدین ترتیب است که پوست محل با الکل پاک شده و سپس سوزن با زاویه ۱۵ درجه و به میزان ۲ تا ۳ میلیمتر داخل درم شده (شکل ۹-۲Cool و آنگاه دارو (معمولا ۰٫۱ میلی لیتر) به آرامی تزریق می شود که به صورت یک عدس برآمده می شود . در پایان بدون ماساژ سوزن خارج می شود و یک دایره به قطر یک سانتیمتر دور آن کشیده و ساعت و تاریخ تست نوشته می شود .
نکته – در تمامی تزریقاتی که سوزن به طور مایل وارد پوست می شود بایستی سوراخ سر سوزن به طرف بالا باشد .
تزریق وریدی:
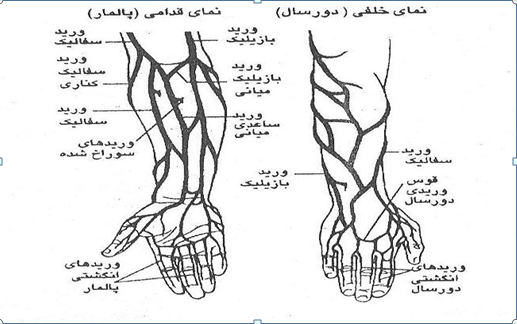
تزریق داخل وریدی یا تزریق وریدی (IV therapy) به تزریق سرم یا دارو به داخل ورید بیمار گفته میشود.
در مقایسه با سایر روشهای تجویز دارو تزریق داخل وریدی ممکن است به دلایل زیر انجام گیرد: نیاز به درمان سریع بیمار (مانند اورژانسها)، عدم توانایی تجویز خوراکی مانند بیمار دارای تهوع شدید یا در کما، تخریب دارو در اثر روشهای دیگر تجویز مانند اپی نفرین وریدی.
سرم درمانی:
سرم درمانی اصطلاحاً به تزریق مایعات (سرم) داخل ورید بیمار برای درمان گفته میشود. اینکار در مواقع از دست دادن سریع مایعات مانند خونریزی، اسهال، استفراغ و سوختگیها ضرورت مییابد. البته از روش تزریق داخل وریدی گاه برای جایگزِینی آب و الکترولیت مورد نیاز انسان نیز استفاده میشود مثلاً در انجام اعمال جراحی یا درمان افرادی که به دلایلی نمیتوانند از راه دهان غذا بخورند.
تزریق بصورت پانسیون مانند پانسیون مایع نخاعی :
پونکسیون کمری:
پونکسیون نخاعی یا بذلنخاع[۱] (به انگلیسی: Lumbar puncture) یک روش نمونهبرداری از سی. اس. اف یا مایع مغزی-نخاعی از ستون فقرات کمری جهت بررسی میباشد.
موارد کاربرد:
مایع مغزی-نخاعی را میتوان برای تشخیص انواع بیماریهای نورولوژیکی مورد آزمایش قرار داد مانند مشکوک شدن به عفونت پردههای مغزی (مانند مننژیت) یا التهاب مغز (انسفالیت) یا سایر بیماریهای مغزی از جمله خونریزیهای خاص مغزی و بیماریهای التهابی.
در برخی اوقات از این روش برای تزریق برخی داروها به فضاهای دور مغز و نخاع نیز استفاده میشود. انجام LP یا گرفتن مایع مغزی-نخاعی در هر نوزاد شیرخوار یا کودکی که مشکوک به عفونت مغزی یا پردههای مغز باشد اقدامی بسیار ضروری و فوری است که نباید به تأخیر انداخته شود به عنوان مثال تمام شیرخوارانی که با تب و تشنج مراجعه میکنند یا علائمی مانند از دست رفتن هوشیاری، ضعف ناگهانی عضلات، سفتی گردن دارند، مشکوک به مننژیت یا عفونت و التهاب مغز تلقی میشوند.
روش کار:
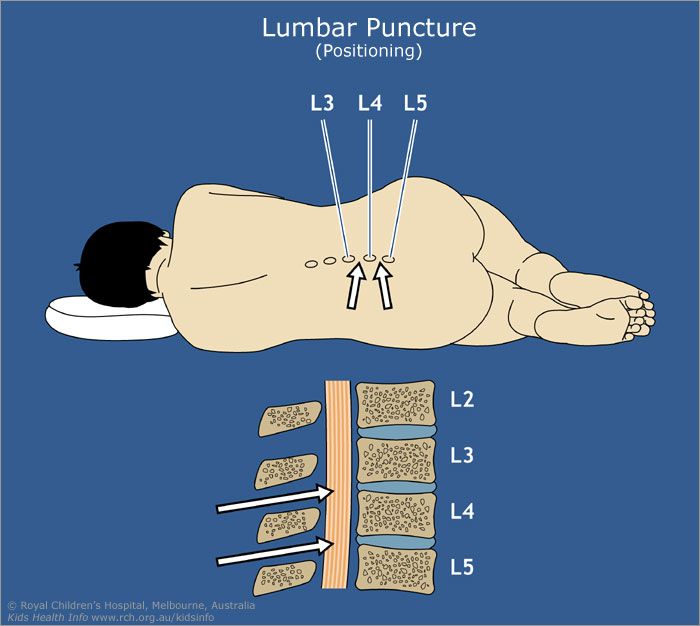
روش معمول اندازهگیری فشار مایع مغزی نخاعی سادهاست: ابتدا شخص دقیقاً به حالت افقی بر یک پهلو میخوابد، به طوری که فشار مایع در کانال نخاعی با فشار درون حفره جمجمه برابر شود. فرد را ممکن است به پهلو خوابانده یا به حالت نشسته قرار دهند و معمولاً یک نفر دستیار ستون فقرات را خم میکند تا فضای بین مهرههای کمر از پشت باز شود. پس از ضدعفونی کردن و آمادهسازی محل مورد نظر، سوزن مناسبی را از لابلای دو مهره کمری عبور میدهند تا نوک سوزن وارد این فضای اطراف نخاعی شود. در این حالت چند قطره از مایع نخاعی گرفته میشود و سپس سوزن خارج شده و محل پانسمان میشود.
برای اندازهگیری فشار مایع نخاعی سوزن نخاعی را در انتهای تحتانی نخاع وارد کانال نخاع کمری میکنند و آن را به یک لوله شیشهای قائم وصل مینمایند که بالای آن به هوا راه دارد. اجازه میدهند مایع تا هر اندازه که میتواند در لوله بالا رود. اگر مایع ۱۳۶ میلیمتر بالاتر از سطح سوزن برود، میگویند فشار آن ۱۳۶ میلیمتر آب است؛ از تقسیم این رقم بر جرم مخصوص جیوه یعنی ۱۳٫۶، فشاری معادل ۱۰ mmHg به دست میآید.
گرفتن مایع مغزی-نخاعی در صورتی که کلیه اصول مربوط به آن رعایت شده باشد اقدامی تقریباً بی خطر به حساب میآید. شایعترین عارضهٔ آن بروز سردرد است که در بزرگسالان شایع تر از کودکان میباشد و با اندکی استراحت نیز بهبود مییابد. گرفتن مایع مغزی-نخاعی در حین پونکسیون کمری میتواند سردرد شدیدی بعد از گرفتن مایع ایجاد کند، زیرا کشش بر روی رگها و ریشههای عصبی باعث تحریک فیبرهای درد میشود. درد را میتوان با تزریق داخل تراشهای محلول استریل سالین ایزوتونیک کاهش داد. پونکسیون کمری برای شمارش سلولها در مایع و اندازهگیری سطوح پروتئین و گلوکز انجام میگیرد. این پارامترها به تنهایی ممکن است در تشخیص خونریزی ساب آراکنوئید و عفونتهای سیستم عصبی مرکزی (مانند مننژیت) بسیار سودمند و کمک کننده باشند.
به علاوه معاینه کشت CSF ممکن است میکروارگانیزمهایی را تولید کند که مسبب ایجاد عفونت بودهاند. با استفاده از روشهای پیچیدهتر، از قبیل شناسایی باندهای الیگوکلونال، میتوان یک بیماری التهابی مداوم (مانند اسکلروز چندگانه یا ام اس) را شناسایی کرد. سنجش بتا-۲-ترانسفرین بسیار خاص و حساس برای تشخیص، مانند نشت CSF میباشد.
وسایل تزریقـات :
سرنگ ها و سوزن های متنوعی وجود دارند، هر کدام برای تزریق حجم معینی از دارو به یک بافت مخصوص طرح ریزی شده اند. پرستار باید تشخیص دهد که کدام سرنگ و سوزن بهتر مؤثر است.
سرنگ ها syrings:
سرنگ ها دارای یک قسمت استوانه ای و یک انتهای کوچک می باشد که سوزن به آن وصل می شود داخل این قسمت استوانه ای plunger یا پیستون حرکت می کند. در بیشتر بیمارستانها از سرنگ های Disposuble «پلاستیکی یکبار مصرف»استفاده می شود. سرنگ های پلاستیکی یکبار مصرف ارزان بوده و پیستون آنها بخوبی قابل کنترل است. سرنگ های شیشه ای گرانتر هستند و قبل از مصرف باید استریل شوند.
پرستار محلول را بوسیله آسپیره کردن داخل سرنگ می کند . به این صورت که پیستون را بطرف بیرون کشید در حالی که سوزن متصل به آن داخل محلول مورد نظر است. در موقع کشیدن محلول مورد نظر پرستار باید سرنگ را طوری دردست بگیرد که قسمت خارجی سرنگ و دسته پیستون در دست او باشد .برای رعایت استریلیته پرستار باید از هرگونه برخورد احتمالی نوک سرنگ به سوزن یا قسمت داخلی سرنگ و تنه پیستون با هر نوع جسم غیر استریل
جلوگیری کند.
سرنگ ها در اندازه های مختلف که ظرفیت های 1سی سی تا5 سی سی رادارند. استفاده از سرنگ های بزرگتر از 5سی سی غیر متداول تر است. سرنگ های 2تا3 میلی لیتری برای تزریق عضلانی وزیر جلدی مورد نیاز است. سرنگ های بزرگتر موجب ناراحتی بیمار میگردد.
میکرودرپ برای تزریق مثلا پنی سیلین کریستال بکار برده می شود و بجای
آن در سرنگها20cc تا50ccاستفاده می شود.
سرنگ های هیپودرمیک 5/2تا3 میلی لیتری معمولا بصورت بسته بندی با سوزن متصل به آن موجود هستند گاهی اوقات ممکن است پرستار بر حسب احتیاج شماره سوزن را عوض کند. سرنگ های هیپودرمیک دو نوع مقیاس اندازه گیری در طول سرنگ دارند. یکیاز این مقیاس ها بر حسب «minims» و دیگری بر حسب میلی لیتر است. هر میلی لیتر نیزبه ده قسمت تقسیم می شود.
سرنگ های انسولین یک میلی لیتر را در خود جای می دهند و به واحدهایی درجه بندی می شوند بیشتر سرنگ های انسولین صد واحدی «100ـU» هستند که برای استفاده از صد واحد انسولین هستند. هر میلی لیتر از محلول محتوی 100واحد انسولین است.
همین طور سرنگ های 40 واحدی «40ـ U» و «80ـU» برای انسولین ها با این غلظت ها وجود دارد.
«قسمت های مختلف سرنگ و سوزن»
سرنگ های توبرکولین یک استوانه باریک دارند که سوزن کوچکی به آن وصل است . این سرنگ ها به و میلی لیتر درجه بندی میشوند و ظرفیت آنها 1سی سی است، پرستار این سرنگ ها را برای استفاده از مقادیر کم از داروهای غلیظ بکار میرود: مثل برای انجام تست های داخل جلدی استفاده می شود سرنگ توبرکولین همچنین برای آماده کردن مقادیر کمی از محلول موردنظر برای کودکان و نوجوانان بکار میرود. از سرنگ های بزرگ برای تزریق داروهای داخل وریدی، یا اضافه کردن مواد دارویی به محلولهای تزریقی و همچنین برای شستشوی زخم ها یا درناژ لوله ها استفاده می کنند.
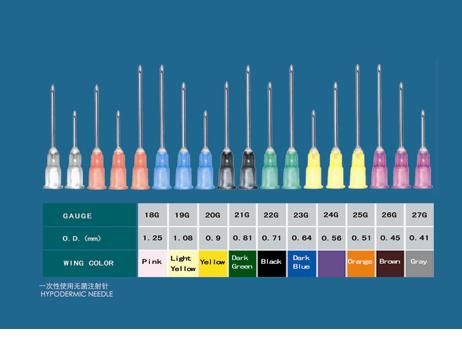
سوزن ها : NEEDLES
سوزن ها در بسته بندی جدا وجود ندارند که بتوان سوزن مورد نظر را انتخاب کرد. بعضی سوزن ها همراه با سرنگ استاندارد بصورت بسته بندی شده موجود نیست . مثل سرنگ های انسولین و تویرکولین. جنس بیشتر سوزن ها STainless است .اگرچه بعضی از کاتترهای وریدی پلاستیکی هستند. سوزن ها یکبار مصرف هستند به جز آنهایی که ازsteel فولاد جراحی ساخته می شوند که به سرنگ های شیشه ای متصل می شوند.
هر سوزن سه قسمت دارد:
1ـHUb یا قسمتی که به سرنگ متصل است.
2ـ shaft یا تنه سوزن که به قسمت Hub متصل می شود
3ـ BeVel نوک تیز سوزن .
پرستار ممکن است برای متصل کردن سوزن به سرنگ ، Hubرا دردست بگیرد تا مطمئن شود به سرنگ وصل شده است . با وجود این قسمت تنه و نوک سوزن در همه حال استریل باقی می ماند.
هر سوزن سه ویژگی دارد:
1ـ نوک تیز سوزن 2ـ طول تنه سوزن 3ـ شماره سوزن یا قطر
سوزن هائی که BeVel آنها کوتاه است برای تزریقات وریدی مناسب هستند چون که این سوزن ها در مجاورت دیواره داخلی ورید با آسانی بسته نمی شوند. سوزن هایی BeVel,s بلندتری دارند تیز تر هستند که در تزریقات زیر جلدی و عضلانی برای مریض ناراحتی کمتری ایجاد می کنند.
طول سوزن ها از اینچ تا 5 اینچ متغیر است اگر چه بیشتر سوزن هائی که توسط پرستار کاربرد دارد. وزن هایی با طول 5/1اینچ است. پرستار بر حسب اندازه و وزن مریض و نوع بافتی که مایع باید در آن تزریق شود نوع سوزن را انتخاب می کند. در بچه ها و افراد لاغر سوزن های کوتاه تر به کار برده می شود.
پرستار از سوزن های بلند معمولا «1تا5/1اینچ » برای تزریقات عضلانی و از سوزن های کوتاه معمولاً تا اینچ برای تزریقات زیر جلدی استفاده می کند.
انتخاب نوع سوزن بر حسب قطر با شماره سوزن ، بسته به غلظت مایعی دارد که قرار است تزریق شود یک سوزن با شماره 18ـ16برای تزریق خون و فرآورده های آن مناسب است. سوزن درشت. در تزریق خون و فرآورده های آن به خاطر این است که صدمه کمتری به گلبولهای قرمزی می رسد. برای تزریقات عضلانی از سوزن های شماره 23ـ20استفاده می شود که باز بستگی به غلظت ماده تزریقی دارد. تزریقات زیر جلدی احتیاج به سوزن هایی با قطر کمتری دارند (مثلا سوزن شماره25 )، و برای تزریق داخل جلدی سوزن ریزتری مثل سوزن شماره 16 احتیاج است.
آماده کردن داروهای تزریقـی:
1ـ آمپول ها یا پوکه ها: آمپول ها شامل دوزهای انفرادی دارویی به شکل مایع هستند و به اندازه های مختلف موجود هستند. حجم آنها از 1سی سی تا10 سی سی و یا بیشتر را شامل می شوند یک آمپول معمولا از یک شیشه شفاف که به یک قسمت تنگ بنام گردن محدود شده و برای کشیدن مایع آمپول این قسمت باید جدا شود. خط رنگی که اطراف گردن آمپول است محلی است که فاقد استفاده از تیغ اره و به آسانی شکسته می شود. در صورتی که آمپول خط رنگی نداشته باشد پرستار باید از تیغ اره استفاده کند، در هنگام کشیدن مایع آمپول پرستار باید دقت لازم را رعایت تکنیک آسپتیک بکند و دقت نماید که نوک سوزن با سطح خارجی آمپول تماس پیدا نکند. کشیدن مایع بداخل سرنگ به آسانی صورت می گیرد.
2ـ ویال ها: ویال ها ظرف های شیشه ای یک دوزی یا چند دوزی هستند. یک درپوش لاستیکی در قسمت بالا دارند . این قسمت پلاستیکی قبل از مصرف بر میله یک روپوش فلزی پوشیده شده است ویال ها ممکنست شکل جامد یا مایع دارو را دارا باشند. داروهایی که در صورت محلول ماندن خواص خود را از دست می دهند بصورت پودر ویال قرار می گیرند. اتیکتهای ویال ها نوع حلال و مقدار آنرا مشخص می کنند.
نرمال سالین و آب مقطر استریل حلالهایی هستند که بطور معمول در حل کردن ویال ها استفاده می شوند. بر خلاف آمپول ها که به آسانی در سرنگ کشیده می شوند ویال ها دارای سیستم بوده که برای بهتر کشیدن مایع درون آن باید اول مقداری هوا بداخل آن با سرنگ وارد نمود. عدم وارد نمودن هوا به داخل ویال بعلت خلاء موجود بیرون کشیدن دارو را شکل می کند
برای آماده کردن داروهایی که بصورت پودرهستند پرستار حلال مورد نظر و مقدار آن را بر حسب برچسب ویال تهیه کرده و بداخل آن تزریق می کنند. بعضی از پودرها به آسانی در حلال ، حل می شوند ولی گاهی لازمست که برای بهتر حل شدن آن، سوزن را بیرون کشیده و آنرا کاملا مخلوط کرد.
عموما تکان دادن و چرخش ویال در حل کردن دارو مؤثر است. بعد از تهیه ویال های چند دوزی maltidose پرستار برچسبی تهیه کرده که زمان تهیه و غلظت آن را در هر میلی لیتر روی آن مشخص می کنند .ویال های چند دوزی معمولا احتیاج به نگهداری در یخچال دارند.
پرستار به چند طریق می تواند ناراحتی بیمار را کاهش دهد.
1ـ انتخاب یک سوزن نوک تیز با طول و قطر مناسب.
2ـ انتخاب محل مناسب تزریق و استفاده از مناطق آناتومیک مناسب.
3ـ قبل از تزریق محل تزریق را یخ بگذارید تا ایجاد بی حسی موضعی کند و از شدت درد بکاهد.
4ـ سوزن را به نرمی و سریع داخل بافت کنید.
5ـ سرنگ را در حینی که سوزن در بافت است نگهدارید.
6ـ برای کم کردن سفتی ، عضلات مریض را در وضعیت مناسب قرار دهید.
7ـ توجه مریض را با صحبت کردن با او یا معطوف کردن فکرش به چیزهای خوش آیند از تزریق برگردانید.
8ـ محل تزریق را بعد از تزریق برای چند ثانیه ماساژ دهید مگر ماساژ دادن ممنوع باشد
نکاتی در مورد نحوۀ آماده کردن داروها و سرمها:
1- شستشوی دستها قبل از آماده کردن و دادن هر نوع داروی تزریقی و خوراکی انجام شود.
2- از نگهداری هرگونه داروی تزریقی در داخل سرنگ حتی در زمان کوتاه و در یخچال اکیداً خودداری گردد.
3- هر نوع داروی تزریقی مورد استفاده جهت بیمار باید صرفاً در بالین بیمار در زمان تزریق آماده گردد و از حل نمودن دارو در اتاق کار باید جداً اجتناب شود.
4- هر نوع داروی تزریقی باید فقط بوسیلۀ سرنگ مجزا کشیده شده یا حل گردد و در موقع کشیدن دارو به داخل سرنگ دقت شود که دست با بدنۀ پیستون تماس پیدا نکند.
5- استفاده از سرنگ مشترک جهت آماده کردن یا حل کردن چند نوع داروی مختلف یا مشابه اکیداً ممنوع می باشد.
6- جهت جلوگیری از آلودگی میکروبی، در مورد ویالهای تزریقی به شکل وریدی باید با یک سرنگ دارو حل شده و با سرنگی دیگر دارو به بیمار تزریق گردد.
7- به نحوه و شرایط نگهداری دارو پس از حل شدن طبق دستور کارخانۀ سازنده بدقت توجه و عمل شود.
8- داروهایی که پس از حل شدن براساس دستور کارخانۀ سازنده مجاز به نگهداری می باشند حتماً روی آنها تاریخ و ساعت درج شود.
9- شرایط نگهداری داروها از قبیل حفظ دمای مناسب ، محافظت از نور و … بطور دقیق رعایت شود.
10- چنانچه تجویز برخی از داروها نیاز به ملاحظات خاص نظیر محافظت مسیر تزریق از نور ، کنترل علائم حیاتی و … دارد حتماً اقدامات لازم انجام گردد.
11- درب لاستیکی ویالهای تزریقی و محل وارد کردن ست سرم در سرمها به هیچ وجه استریل نمی باشد و باید با محلول ضدعفونی کنندۀ مناسب قبل از استفاده کردن ضد عفونی شود.
12- از سوراخ کردن و زدن سوزن به محفظۀ پلاستیکی سرمهای تزریقی جهت افزایش سرعت تزریق و جلوگیری از جمع شدگی محفظۀ پلاستیکی که موجب ورود هوای غیر استریل محیط به محلول استریل داخل محفظه می شود اکیداً اجتناب و از ستهای سرم که مجهز به فیلتر می باشند جهت برطرف شدن این مشکل استفاده گردد.
13- در مورد داروهای خوراکی به ویژه قرصها و کپسولها از تماس مستقیم دست با دارو اجتناب شده و دارو با بسته بندی ایجاد شده توسط شرکت سازنده در اختیار بیمار قرار داده شود.
14- از نگهداری مابقی قرصهای شکسته شده جهت استفاده مجدد به لحاظ پیشگیری از هرگونه اشتباه و نیز آلوده شدن دارو خودداری شود.
15- از استفادۀ هر نوع داروی خوراکی یا تزریقی که تغییر رنگ پیدا کرده حتی در صورت کمبود جداً خودداری گردد.
16- در پروندۀ بیمار در صفحۀ گزارش پرستاری پس از تیک زدن دارو، نام فرد دهندۀ دارو حتماً نوشته شود.
مرکز خدمات و مراقبتهای پرستاری و خدمات آمبولانس خصوصی در تبریز آذرنجات